Güneşe Karşı Alerjiniz Varsa Bunları Yapmayın!
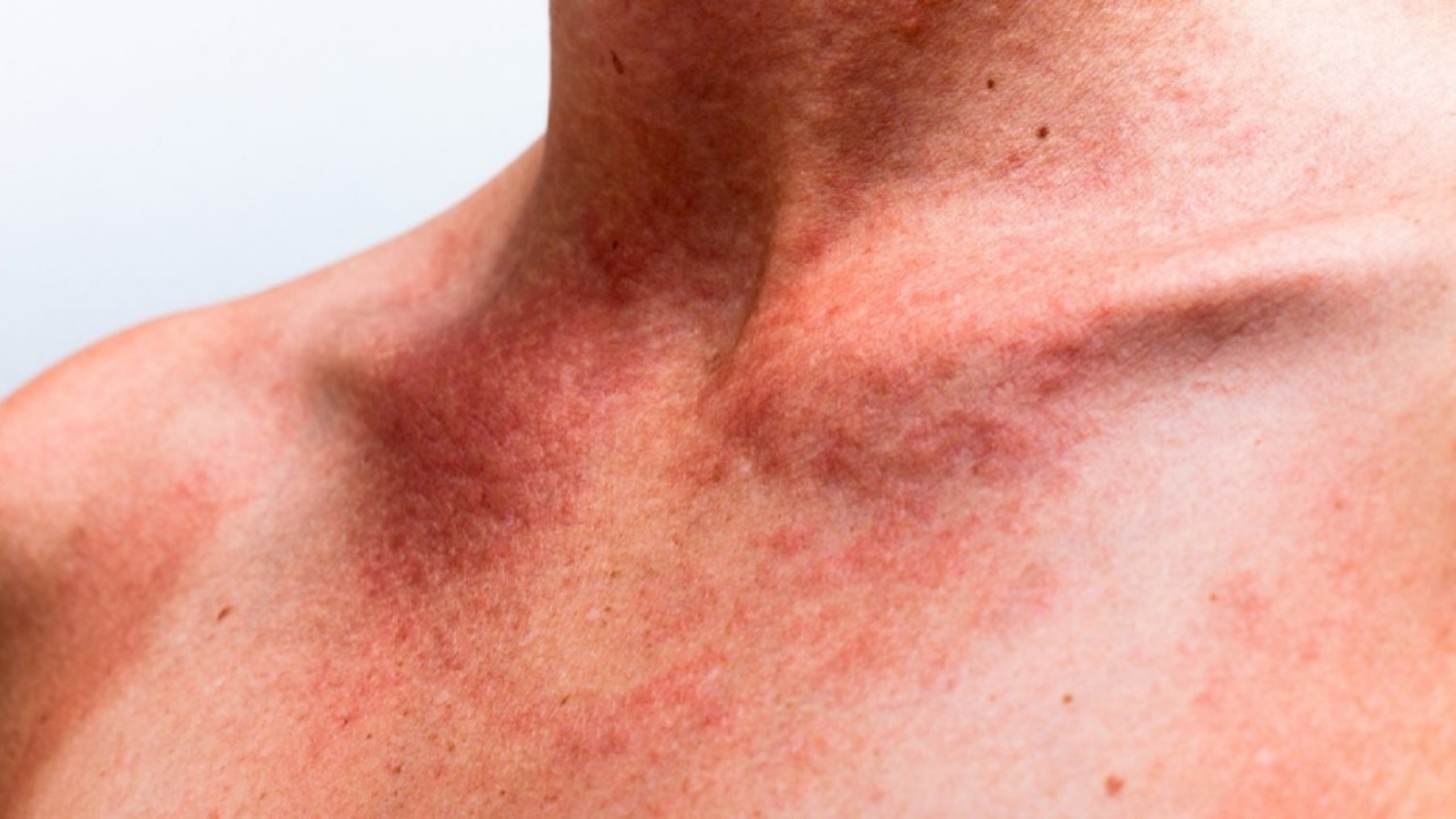
Güneş alerjisi, ultraviyole (UV) ışınlarına karşı gelişen immün aracılı veya fototoksik reaksiyonlarla karakterize, kaşıntı, eritem, papül, vezikül ve bazen plak oluşumu ile seyreden bir fotosensitivite tablosudur. En sık polimorf ışık erüpsiyonu (PMLE) görülür; ancak fotoalerjik dermatit, solar ürtiker ve kronik aktinik dermatit gibi alt tipler de mevcuttur.
Güneş Alerjisi Nedir? Klinik ve İmmünolojik Çerçeve
Güneşe karşı gelişen reaksiyonlar halk arasında “güneş alerjisi” olarak adlandırılsa da dermatolojik olarak tek bir hastalık değildir. Bu başlık altında birkaç farklı patofizyolojik mekanizma yer alır:
Polimorf Işık Erüpsiyonu (PMLE) – gecikmiş tip hipersensitivite yanıtı
Fotoalerjik dermatit – UV ile aktive olan kimyasal ajanlara karşı Tip IV immün reaksiyon
Solar ürtiker – IgE aracılı Tip I aşırı duyarlılık
Kronik aktinik dermatit – kalıcı hücresel immün disregülasyon
Klinik tablo genellikle güneşe maruziyetten saatler ila günler sonra ortaya çıkar ve özellikle dekolte, kol ekstansör yüzeyleri ve boyun lateral bölgelerde görülür.
Patofizyoloji: UV Işınları Ciltte Ne Yapar?
UV Spektrumu ve Derinlik Etkisi
UVB (280–320 nm) → Epidermal DNA hasarı, siklobütan pirimidin dimer oluşumu
UVA (320–400 nm) → Dermal penetrasyon, reaktif oksijen türleri (ROS) üretimi
UVA1 (340–400 nm) → İmmün modülasyon ve matriks metaloproteinaz aktivasyonu
Hücresel Mekanizmalar
DNA Hasarı ve p53 Aktivasyonu
UVB, keratinositlerde CPD (cyclobutane pyrimidine dimers) oluşturur. Bu hasar p53 yolunu aktive eder. Normalde bu süreç apoptoz ile sonuçlanır; ancak duyarlı bireylerde antijenik fragmanlar immün sistemi tetikleyebilir.ROS Artışı ve Lipid Peroksidasyonu
UVA, süperoksit ve hidroksil radikalleri üretir. Bu durum hücre membranı lipidlerinde peroksidasyon başlatır ve neoantijen oluşumuna yol açabilir.Langerhans Hücre Disfonksiyonu
UV ışınları epidermal antijen sunan hücreleri baskılar. PMLE’de paradoksal olarak gecikmiş tip T-hücre yanıtı gelişir.Sitokin Yanıtı
IL-1, IL-6, TNF-α artışı inflamasyonu tetikler.
Klinik Referans 1: Hawk JL, Lim HW, Photodermatology Review, J Am Acad Dermatol.
Klinik Referans 2: Gruber-Wackernagel A, Byrne SN, Polymorphic Light Eruption, Lancet.
Güneş Alerjiniz Varsa Bunları Yapmayın
1. Öğle Saatlerinde Güneşlenmeyin
UV indeksinin en yüksek olduğu 11:00–16:00 arası, özellikle UVB pik dönemidir. Bu saatlerde minimal maruziyet bile inflamatuar yanıtı tetikleyebilir.
Neden?
UVB yoğunluğu → DNA hasarı artışı → neoantijen oluşumu → T hücre aktivasyonu.
2. Parfümlü veya Fotosensitize Edici Ürün Kullanmayın
Bergamot yağı, limonen, linalool gibi bileşenler UV ile reaksiyona girerek fototoksisite oluşturabilir.
Klinik Referans 3: Drucker AM et al., Photoallergic Reactions to Fragrances, Dermatitis Journal.
3. Retinoid veya AHA Sonrası Güneşe Çıkmayın
Topikal retinoidler stratum corneum kalınlığını azaltır, epidermal bariyeri inceltir. AHA’lar pH düşürerek fotosensitiviteyi artırabilir.
Klinik Referans 4: Naylor MF et al., Topical Retinoids and Phototoxicity, JAAD.
4. Sadece UVB Korumasına Güvenmeyin
SPF değeri yalnızca UVB korumasını gösterir. PMLE’de esas tetikleyici çoğunlukla UVA’dır.
Geniş spektrumlu (UVA/UVB) filtre şarttır.
5. “Bronzlaşarak Alışırım” Düşüncesine Kapılmayın
Melanin artışı doğal koruma sağlar; ancak fotosensitivite hastalarında immün mekanizma devam eder. Bronzlaşma adaptasyon sağlamaz.
6. Güneşe Çıkmadan NSAID Kullanmayın (Doktor Önerisi Yoksa)
Bazı non-steroid antiinflamatuarlar fotosensitivite riskini artırabilir.
Klinik Referans 5: Moore DE, Drug-Induced Photosensitivity, Drug Safety.
7. İnce ve Açık Renkli Kıyafetlerle Uzun Süre Maruz Kalmayın
UPF (Ultraviolet Protection Factor) değeri olmayan tekstiller UV geçirgenliği sağlayabilir.
Klinik Alt Tipler
Polimorf Işık Erüpsiyonu (PMLE)
En sık form
İlkbaharda başlar
Kaşıntılı papül/vezikül
Referans 6: Gruber-Wackernagel A, JAAD.
Solar Ürtiker
Dakikalar içinde ürtiker
IgE aracılı
Antihistaminik yanıt verir
Referans 7: Kaplan AP, Solar Urticaria Review, Allergy.
Fotoalerjik Dermatit
Kimyasal + UV kombinasyonu
Gecikmiş tip reaksiyon
Referans 8: Lim HW, Photoallergic Contact Dermatitis, Photodermatol Photoimmunol Photomed.
Tanı ve Ayırıcı Tanı
Fotoprovokasyon testi
Fotopatch test
ANA testi (SLE dışlamak için)
Porfiri paneli
Referans 9: British Association of Dermatologists Guidelines.
Tedavi ve Yönetim
1. Geniş Spektrumlu SPF 50+
Zinc oxide, titanium dioxide gibi fiziksel filtreler tercih edilir.
UVA-PF değeri önemlidir.
2. Topikal Kortikosteroid
Akut alevlenmede kısa süreli.
3. Antihistaminik
Solar ürtiker için.
4. Fototerapi (Desensitizasyon)
Kontrollü UV artışı ile adaptasyon.
Referans 10: Gambichler T, Photohardening in PMLE, Dermatology.
Kontrendikasyonlar ve Güvenlik
Aktif lupus eritematozus
Porfiria cutanea tarda
İmmünsüpresyon
Gebelikte sistemik steroid kullanımı dikkat gerektirir
Fotosensitivite yapabilen ilaçlar:
Tetrasiklinler
Tiyazid diüretikler
Amiodaron
Gerçekçi Beklenti Yönetimi
Güneş alerjisi tamamen “iyileşen” bir hastalık değildir; kontrol altına alınabilir. Korunma protokolü düzenli uygulanmazsa nüks sıktır. Çoğu vakada yaş ilerledikçe atak şiddeti azalır.
Maruderm Perspektifi: Bilimsel Koruma Yaklaşımı
Fotosensitivite eğilimli ciltlerde:
Parfümsüz, non-komedojenik formüller
Geniş spektrum filtre kombinasyonu
Antioksidan destek (vitamin E, ferulik asit)
Bariyer güçlendirici içerikler
Amaç bronzlaşma değil, immün tetiklenmeyi minimize etmek olmalıdır. Koruyucu ürün seçerken yalnız SPF değil, UVA-PF ve içerik güvenliği incelenmelidir.
Sonuç
Güneş alerjisi, yalnızca kozmetik bir problem değil; immünolojik temelli bir fotosensitivite bozukluğudur. Yanlış ürün kullanımı, kontrolsüz UV maruziyeti ve bilinçsiz tedavi denemeleri tabloyu ağırlaştırabilir. Bilimsel korunma, doğru filtre seçimi ve dermatolojik takip ile hastalık yönetilebilir düzeydedir. Amaç güneşten kaçmak değil; cildin verdiği biyolojik yanıtı anlamak ve tetikleyicileri azaltmaktır.